Esami preliminari:
L’amniocentesi è un esame scarsamente invasivo ma prima di essere eseguito ha bisogno di conoscere alcuni dati materni. La cosa più importante è conoscere il fattore RH dei genitori.
È infatti possibile (anche se avviene praticamente mai) che una madre con RH negativo possa sviluppare un’attività anticorpale verso il proprio feto se questo fosse RH positivo.
Per impedire che ciò avvenga anche se, come detto, è una evenienza estremamente rara è preferibile praticare entro 72 ore dalla procedura una immunoprofilassi con una dose di Immunoglobuline Anti-D. Esattamente come si fa per RH positivo dopo il parto.
Perché è rarissimo che possa avvenire una immunizzazione? Perché, per ottenere un passaggio transplacentare che possa determinare un’immunizzazione, è necessario che si verifichi una lesione significativa del compartimento materno-fetale con un passaggio di sangue di almeno 5cc dal feto alla madre.
Questo con le metodiche oggi utilizzate è praticamente impossibile. Ne consegue che, la possibilità di determinare un’immunizzazione dopo un’amniocentesi è puramente astratta. La somministrazione però di una fiala di immunoglobuline nelle madri RH negative è comunque entrata di prassi come estrema precauzione.
Una letteratura ormai consolidata ritiene che le infezioni materne da Mycoplasma Urealitycum ed Hominis, nonché della Clamydia, possano determinare la rottura precoce delle membrane (PROM) ovviamente questo anche per chi non esegue l’amniocentesi.
Per prevenire questa evenienza è ormai pratica consolidata quella di somministrare una profilassi con un antibiotico assolutamente innocuo per il feto che vada a “sterilizzare” la madre prima di praticare l’amniocentesi. Va qui premesso che è proprio questa profilassi ha permesso di azzerare il rischio di aborto delle amniocentesi. Anzi di osservare in alcuni centri,come il nostro, “un effetto paradosso” cioè quello di registrare per le donne che hanno eseguito l’amniocentesi un rischi addirittura inferiore rispetto a quelle che non la hanno eseguita.
- ^ a b Giorlandino C, Cignini P, Cini M, Brizzi C, Carcioppolo O, Milite V, Coco C, Gentili P, Mangiafico L, Mesoraca A, Bizzoco D, Gabrielli I, Mobili L. Antibiotic prophylaxis before second-trimester genetic amniocentesis (APGA): a single-centre open randomised controlled trial. Prenat Diagn. 2009 Jun;29(6):606-12
Va poi ricordato che è bene sospendere per 24 ore l’uso di anticoagulanti perché questo potrebbe portare la formazione di piccoli ematomi sull’addome materno. Non vi è però evidenza che eseguire l’amniocentesi in soggetti che eseguono anticoagulanti possa aumentare anche minimamente il rischio di aborto.
È poi assolutamente sconsigliato eseguire l’amniocentesi in soggetti che presentano stati febbrili o infezioni generalizzate in fase attiva (ad esempio epatiti).
L’uso profilattico di betamimetici o sostanze miorilassanti non è più consigliato prima dell’amniocentesi. Infatti non fu trovata nessuna differenza in termini di aborto né di complicanze postabortive. Addirittura anche la soggettiva sensazione di attività contrattile non rappresenta un fattore di rischio.
Nota bene: la presenza di fibromi uterini, secondo tutti i dati della letteratura internazionale non aumenta il rischio dell’amniocentesi.
Esami preliminari per amniocentesi:
Obbligatorio: Gruppo e fattore Rh (entrambi)
Consigliati:
-
Transaminasi GOT e GPT
-
Markers epatite
-
HIV
Tecnica
L’amniocentesi in buone mani è una procedura semplice e assolutamente priva di rischi oltreché totalmente indolore. (guarda il video)
Vi è unanime consenso di ritenere che l’esperienza dell’operatore e la corretta tecnica utilizzata, l’uso della profilassi con azitromicina, siano elementi fondamentali per azzerare ogni rischio di aborto.
A fare la differenza è l’esperienza dell’operatore che più di ogni altro motivo azzera il rischio giacché è in grado di selezionare soggetti nei quali “potenzialmente” l’esame può risultare rischioso. In questi casi, invero rarissimi, l’operatore esperto non pratica la procedura in considerazione della presenza di un rischio preesistente.
Il successo di un prelievo di liquido amniotico dipende in buona misura dal supporto tecnologico utilizzato. Nei primi tempi l’ecografia serviva solo come localizzazione della sede di inserzione dell’ago. Si eseguivano delle scansioni accurate, alla ricerca di tasche di liquido libere dalla presenza del feto. Si eseguiva poi un segno con una matita dermografica sull’addome materno e successivamente si inseriva l’ago. Questa metodica, primitiva ed alquanto rischiosa, è stata progressivamente sostituita dalle tecniche ecoassistite ed ecoguidate.
Nella amniocentesi ecoassistita l’ago viene inserito cercando di guidarne il percorso attraverso la contemporanea visualizzazione del suo tragitto mediante una sonda posta dappresso all’ago ed opportunamente orientata, di solito a 45 gradi (fig.1), Tale metodica presenta come svantaggio una ridotta precisione, ma d’altra parte lascia all’operatore una discreta possibilità di manovra con l’ago.
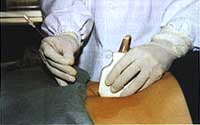
Fig.1
Si deve, per tutte le metodiche ecoassistite, seguire la regola generale di porre la sonda in una posizione ottimale che visualizzi la zona che si vuole raggiungere con l’ago. Si deve inoltre operare in modo che sia l’ago stesso, mediante delicati spostamenti, ad entrare nel campo visivo della sonda e non viceversa. Spesso infatti, una volta inserito l’ago, questo non si visualizza nel monitor; se compiamo l’errore di spostare il trasduttore, corriamo il rischio di allontanarci dall’immagine che si riferisce al luogo che avevamo scelto come sede del prelievo. Sarà pertanto necessario che si manovri esclusivamente sull’ago.

Fig.2
La tecnica ecoguidata si avvale di uno stativo rigido applicato alla sonda che imprime all’ago una traiettoria obbligata (Fig.2).
Esistono in commercio anche stativi esterni da applicare ad una normale sonda ecografica trasformandola all’occorrenza in una sonda da biopsia. Presentano lo svantaggio di non poter seguire il tragitto dell’ago nei primi tre centimetri. Trattandosi poi di sonde convenzionali non possono essere sterilizzate ma risulta necessario applicarvi sopra un guanto od un cappuccio sterile. Queste, d’altra parte, hanno il pregio di essere di basso costo..
L’amniocentesi viene eseguita da parte di un unico operatore che manovra come esemplificato nelle figure.
Nel nostro Centro da oltre 25 anni siamo passati a sonde ecoguidate. Se si dispone dell’aiuto di un assistente si può utilizzare una sonda dotata di una geniale modifica tecnica: quella di poter liberare l’ago immediatamente dopo che questo sia stato guidato nel punto esatto in cui si desidera prelevare. Si unisce così il vantaggio di operare un prelievo perfettamente ecoguidato alla caratteristica della tecnica ecoassistita di assecondare le eventuali contrazioni dell’utero.
L’ago da utilizzare è di grande importanza giacché deve unire diverse doti quali: una buona rigidità, la necessità di poter essere visualizzato agli ultrasuoni ed il giusto calibro.
Aghi molto sottili comportano tempi di prelievo troppo prolungati e risultano inoltre troppo flessibili potendo deviare dal tragitto originario impressogli dall’ecoguida.
Aghi troppo spessi oltre a poter provocare fastidio alla paziente possono risultare traumatici.
Riteniamo che un giusto compromesso sia raggiunto utilizzando un ago 21 gauge, della lunghezza di 20 cm, lunghezza questa necessaria utilizzando sonde ecoguidate che presentano alcuni cm di percorso obbligato all’esterno dell’addome.
La scelta del punto di inserzione dell’ago rappresenta l’elemento più importante per il buon esito della metodica. Come è già stato detto in precedenza l’amniocentesi transplacentare rappresenta la via di accesso più sicura. È in questa fase che l’esperienza dell’operatore gioca un ruolo straordinariamente importante.
Una volta inserito l’ago è bene che le prime gocce di liquido aspirato vengano eliminate con le possibili impurità che esse possono contenere.
Il liquido prelevato varia in quantità a seconda degli esami da eseguire e delle condizioni fetali e dei suoi annessi. Normalmente per una coltura citogenetica si aspirano circa 20 cc di liquido. Gli esami genomici non hanno bisogno di una quantità ulteriore.
Talvolta il liquido può apparire di colore brunastro e più raramente contaminato da sangue materno: si tratta di sangue defluito in cavità amniotica in seguito a minacce di aborto pregresse delle quali la gestanti spesso non si è neanche avveduta.
Una lesione con l’amniocentesi che provochi un sanguinamento endoamniotico durante la procedura avviene esclusivamente se eseguita da operatori inesperti o poco esperti. Ostetrici con sufficiente esperienza non praticano mai lesioni nel sacco amniotico, placenta e tanto meno nel feto.
Su quest’ultimo punto è bene che le gestanti siano rassicurate del fatto che il feto non viene mai toccato con l’ago dell’amniocentesi.
In ogni caso pungere il feto con l’ago non comporta nessun danno al nascituro.
Infatti, nei casi in cui vengono eseguiti interventi sul feto (aspirazione di cisti ovariche, cistocentesi, celocentesi o drenaggi di effusioni pleuriche mediante toracentesi) alla nascita il feto non presenta nessun segno del passaggio dell’ago. Da qui si evince con chiarezza che anche se un operatore poco esperto colpisse il feto con l’ago questo non provocherebbe nessuna lesione al nascituro.
Se il liquido prelevato è brunastro a causa di una vecchia emorragia endoamniotica le risposte genetiche e citogenetiche non si alterano.
In età gestazionale molto precoci è invalso l’uso di prelevarne una quantità corrispondente alle settimane di gravidanza. Ciò fino alla 14^/15^ (v. Amniocentesi precocissima).
Negli oligoidramnios solitamente ve ne è disponibile una quantità sufficiente per i 20 ml del prelievo. A seguito del prelievo del liquido la condizione può aggravarsi riducendo sensibilmente lo spazio per il feto. In tali casi è buona norma instillare, dopo l’aspirazione, con lo stesso ago un’opportuna quantità di liquido dall’esterno (v.amnioinfusione). Nei casi, eccezionali, ove ci si trovi di fronte ad un vero anidramnios, procediamo con la tecnica del washing, operando come segue.
Si individua una tasca amniotica in corrispondenza di alcune anse di funicolo. Vi si penetra con l’ago all’interno con molta delicatezza per evitare di forare il funicolo, cosa che comunque, qualora avvenisse, non rappresenterebbe un particolare problema, ma condurrebbe direttamente al prelievo di sangue fetale ai fini diagnostici (v. funicolocentesi). Se si procede con cautela ciò comunque non accade e le anse di cordone fanno spazio alla punta dell’ago. Una volta penetrati in cavità si inietta una quantità di liquido sufficiente per un lavaggio. Solitamente sono sufficienti un paio di siringhe da 20 per riuscire a trarre quei 5/10 ml che, inviati al laboratorio, sono necessari a fornire il risultato citogenetico.
Il liquido amniotico, come si è in precedenza accennato, può presentare colorazioni differenti a seconda dei casi. Solitamente color paglierino, molto chiaro nelle epoche di gravidanza più precoci, tende poi a scurirsi, assumendo un colore giallo pieno tra la 16′ e la 20′ settimana di gestazione. La colorazione brunastra è da riferirsi, come si è detto ad emorragie endoamniotiche. La gradazione del colore varia molto risultando più scuro, nei casi in cui l’emorragia fu massiva ed il tempo trascorso sufficiente a degradare il pigmento rosso del sangue mutandolo in bruno. Questo colore non deve preoccupare il prelevatore giacché deriva da un sanguinamento avvenuto solitamente da più giorni.
La pigmentazione brunastra si riscontra in circa 1 su 50 amniocentesi. Molto spesso il reperto è del tutto occasionale non essendo presente nell’anamnesi alcun accenno ad una pregressa minaccia d’aborto.
Più infrequente è il riscontro di una colorazione giallo carico, francamente bilirubinico. Tale reperto è, nella nostra esperienza, riscontrabile in un caso su 80/100 amniocentesi. Dagli esami ci si accorge che la colorazione è realmente dovuta ad una iperbilirubinemia, conseguente il più delle volte ad un’emolisi. L’origine di questa può essere tanto fetale, quanto materna, essendo le membrane permeabili al pigmento. La quasi totalità dei casi giunti alla nostra osservazione sono del tutto occasionali. Né è possibile di solito comprendere l’origine della bilirubina, anche se riteniamo che episodi di emolisi materna siano di gran lunga la più frequente causa. Soggetti, infatti, portatori di sindrome di Gilbert, ovvero di favismo od altra iperbilirubinemia su base familiare, mostrano una più alta frequenza di tale fenomeno rispetto ai controlli. In alcuni casi l’emolisi può essere occasionale (es da farmaci o da alimenti) ed essere passata del tutto asintomatica ed inavvertita dalla gravida. La pigmentazione del liquido permane molto più a lungo rispetto all’iperbilirubinemia plasmatica, cosicché l’esame della madre il più delle volte non mostra alterazioni di sorta.
Per appuntamenti di diagnosi prenatale, fuori orario segreteria, si può telefonare in ogni momento al numero 06 85 05 505,
(numero attivo anche festivi e notturni)




